Выпадение волос
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу. Выпадение волос: причины появления, при каких заболеваниях возникает, диагностика и способы лечения. Определение
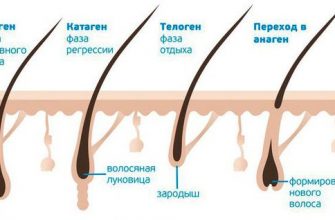
В норме у человека ежедневно выпадает примерно 100 волос, увеличение этого количества может свидетельствовать о патологических процессах в организме. Пациент замечает, что большое количество волос остается на расческе, на постельном белье, полотенце, в сливе ванной и на предметах обихода. Около 0,1% всего населения планеты хотя бы раз наблюдали у себя повышенное выпадение волос. Плотность волосяного покрова отличается у разных людей и на разных участках тела. Она зависит от возраста, пола, расовой принадлежности и т. Общее количество волос на голове у блондинов составляет 140 тысяч, у шатенов – 109 тысяч, у брюнетов – 102 тысячи, у рыжих – 88 тысяч. Все волосы не растут одновременно, а проходят 3 основные фазы роста: анаген, катаген и телоген. Анагеном называют фазу активного роста волос – ее продолжительность составляет от 2 до 5 лет. В течение суток волос удлиняется в среднем на 0,1–0,4 мм, причем у женщин волосы растут быстрее, чем у мужчин. В фазе катагена происходит замедление роста, а длится она от 4 до 6 недель. Во время фазы телогена рост волос прекращается, их жизненный цикл завершается и они выпадают. Этот период продолжается 2–3 месяца и за это время создаются условия для начала новой фазы анагена. Разновидности выпадения волос
Андрогенная, или андрогенетическая алопеция представляет собой наиболее распространенную форму выпадения волос, поражающую до 80% мужчин и 50% женщин. Диффузная алопеция чаще встречается у женщин. Психосоматическая, или нервная алопеция. Очаговая алопеция, которую в настоящее время рассматривают как аутоиммунный процесс. Рубцовая, или инфекционная алопеция. Возможные причины выпадения волос
Патология роста волос (частичное выпадение, тотальное облысение, гирсутизм, гипертрихоз) происходят вследствие нарушений течения волосяного цикла. Самые частые случаи потери волос представляют собой преждевременный конец фазы анагена и раннее начало фазы катагена. В период пубертата, когда происходит гормональная перестройка организма, отмечается повышенная выработка кожного сала и избыточное выпадение волос. По завершении полового созревания у большинства людей процессы нормализуются. Капилляры волосяного сосочка у лиц мужского пола, генетически предрасположенных к облысению, имеют повышенную чувствительность к мужским половым гормонам. При повышении содержания андрогенов во время полового созревания наступает стойкий спазм сосудов сосочков волос головы и, как результат, – выпадение волос. Напротив, на других участках тела, в том числе на лице, у таких мужчин наблюдается обильный рост волос, что также объясняется действием андрогенов. Несмотря на повышенную секрецию эстрогенов во время беременности, многие женщины жалуются на избыточное выпадение волос, особенно во 2-м и 3-м триместрах. Это обусловлено тем, что в это время почти все поступающие в организм женщины питательные вещества расходуются на рост плода. Послеродовое выпадение волос объясняется тем, что увеличивается количество волос, находящихся в фазе телогена. Обычно восстановление циклов роста волос у женщины происходит через 4-6 месяцев после рождения ребенка. Повышенное выпадение волос может вызвать стресс. У пациентов с нарушением периодов сна и бодрствования, снижением памяти, с навязчивыми состояниями наблюдаются различные изменения биопотенциалов головного мозга, что может приводить к нарушению трофики волосяного фолликула. Негативное влияние на состояние волос оказывают экзогенные факторы (инсоляция, сухой воздух, использование горячего фена, агрессивных шампуней, красок). Это происходит за счет нарушения «черепицеобразного» расположения чешуек волоса, приводя к расщеплению волосяного стержня и усилению его ломкости. Прием некоторых лекарственных средств (нестероидных противовоспалительных препаратов, антикоагулянтов, тиреостатиков, антидепрессантов, цитостатиков, бета-адреноблокаторов, препаратов интерферона альфа, противосудорожных, противопаркинсонических, антигельминтных, противогерпетических, противовирусных, антибактериальных препаратов, нейролептиков, пероральных контрацептивов и т. ) также может приводить к повышенному выпадению волос. У 80% онкологических пациентов, принимающих цитостатические препараты, наблюдается выпадение волос через 10 дней от начала лечения. Инфекционные, аутоиммунные, системные заболевания, эндокринные патологии также влияют на избыточную потерю волос. В процессе старения человека рост волос на голове может быть стабильным, но фаза анагена имеет тенденцию к сокращению. Волосы становятся более тонкими и ломкими. Выпадение волос встречается чаще у женщин старше 50 лет и носит диффузный характер. Заболевания, приводящие к избыточному выпадению волос
- Заболевания щитовидной железы, гипоталамо-гипофизарной системы, яичников, надпочечников и др.
- Аутоиммунные заболевания (узловатый зоб, идиопатический гипопаратиреоз, тиреоидит Хашимото).
- Дерматологические заболевания (себорея, псориаз, экзема др.).
- Заболевания внутренних органов и систем (гастрит, колит, заболевания почек и печени).
- Авитаминозы.
- Хронические инфекции (тонзиллит, синусит, гайморит).
- Цитомегаловирусная инфекция.
- Сифилис.
- Туберкулез.
- Иммунодефицитные состояния.
К каким врачам обращаться при избыточном выпадении волос
При повышенном выпадении волос необходимо обратиться к врачу-дерматологу или трихологу. В дальнейшем может быть рекомендована консультация, фтизиатра, ревматолога. Диагностика и обследования при избыточном выпадении волосДля выяснения причины выпадения волос врач может назначить комплекс лабораторно-инструментальных методов обследования:
С-реактивный белок (СРБ);
С-реактивный белок (СРБ, CRP)
биохимический анализ крови, включающий: общий белок, альбумин, белковые фракции; оценку показателей работы почек (мочевина, креатинин, клубочковая фильтрация); оценку показателей работы печени (билирубин, АЛТ, АСТ).
Общий белок (в крови) (Protein total)
Альбумин (в крови) (Albumin)
Креатинин (в крови) (Creatinine)
Мочевина (в крови) (Urea)
При подозрении на патологические процессы в щитовидной железе назначают:
Трийодтиронин общий (Т3 общий);
Трийодтиронин свободный (Т3 свободный);
Тироксин общий (Т4 общий);
Тироксин свободный (Т4 свободный);
Тиреотропный гормон (ТТГ);
Антитела к тиреоглобулину (АТ-ТГ);
Антитела к тиреоидной пероксидазе (АТ-ТПО).
Диагностика состояний дефицита включает:
Трансферрин (Сидерофилин, Transferrin)
латентную (ненасыщенную) железосвязывающую способность сыворотки крови;
Железо сыворотки (Iron, serum; Fe)
Фолиевая кислота (Folic Acid)
витамин B12 (цианокобаламин);
Фосфор, ногти (Phosphorus, nails; P)
Цинк, сыворотка (Zinc, Serum; Zn)
Медь, сыворотка (Copper, serum; Cu)
Хром, волосы (Chromium, hair; Cr)
Кремний, волосы (Silica, hair; Si)
Исследование гормонального фона включает:
лютеинизирующий гормон (ЛГ);
фолликулостимулирующий гормон (ФСГ);
оценку андрогенного статуса.
Диагностика ВИЧ, сифилиса, туберкулеза:
бледная трепонема, определение ДНК в сыворотке крови;
микобактерии туберкулеза, определение ДНК в сыворотке крови.
Что делать при повышенном выпадении волосДля установления причины повышенного выпадения волос необходимо обратиться к врачу. После консультации со специалистом пациент должен следовать его рекомендациям и назначениям. На время лечения следует отказаться от окрашивания волос, химической завивки и тугих причесок. Сбалансированное питание, ограничение кофеина, вызывающего спазм сосудов, обязательное ношение головного убора в холодное время года позволяют улучшить прогноз лечения. Лечение избыточного выпадения волос
Лечение выпадения волос может включать методы, улучшающие метаболические процессы в волосяном фолликуле — мезотерапию, массаж головы, классическую акупунктуру, электропунктуру, различные виды физиотерапевтического воздействия. Если выпадение волос связано с гормональными нарушениями, то может быть назначена заместительная гормональная терапия. Дерматологические заболевания кожи, приведшие к избыточному выпадению волос, лечатся с помощью противовоспалительных и противогрибковых препаратов. Стрессовые состояния требуют обращения за психотерапевтической помощью.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
- 22962
05 Июля
- 23371
22 Июня
- 24541
21 Июня
Заразные болезни, вызывающие зуд в паху
В первую очередь это могут быть.
Чесотка
При ней характерны двухточечные высыпания по всему телу. В кожных складках, в том числе паховых, их больше всего. Особый признак — кожа сильнее чешется в ночные часы.
Лобковые вши
От них не защищает даже презерватив, поскольку эти насекомые живут в окружающих половые органы волосах. При внимательном осмотре через лупу врач уролог-венеролог может их увидеть.
Грибки
Чаще это грибки рода Кандида, передающиеся при половом акте. Одновременно с покраснением и зудом в паху, у мужчины будет воспаление и налёт на головке полового члена, белые выделения из уретры.
Иногда раздражение в паховых складках вызывают обычные кожные грибки-сапрофиты. Пятна в паху у мужчины будут в форме кольца, с припуханием кожи по краю.
Другие болезни, передающиеся половым путём
Хламидиоз, уреаплазмоз, генитальный герпес возникают после полового общения с больным партнёром. Неприятные ощущения в паху сопровождаются болезненностью при мочеиспускании, выделениями из мочевыводящего канала. Уплотняются паховые лимфоузлы.
Лечение зуда в паху у мужчин
Назначается в зависимости от причины, вызвавшей эти симптомы. При потнице помогают мытьё с мылом, высушивание кожи после мытья. На ночь паховые складки присыпают тальком. В других случаях могут потребоваться антибиотики или противогрибковые препараты, противоаллергические или успокаивающие средства.
При зуде, покраснении, шелушении, сыпи в паху обращайтесь к урологу-венерологу Клиники Dr. AkNer. Наши медики проведут обследование, выявят причину и помогут избавиться от недуга.
Врач уролог, андролог Акопян Нерсес Григорьевич.
Как проявляется андрогенодефицит
Основные симптомы андрогенного дефицита проявляются со стороны половой системы. В подростковом возрасте главным показателем выступает задержка полового созревания. Это проявляется в отсутствии вторичных половых признаков, к которым относятся оволосение по мужскому типу, а также рост и развитие половых органов.
У зрелых мужчин на дефицит андрогенов указывают следующие симптомы:
- снижение роста волос на лице, лобке, в подмышечных впадинах;
- увеличение молочных желез;
- снижение либидо (полового влечения);
- нарушения эрекции;
- расстройства сексуальной жизни.
Из-за недостатка тестостерона у мужчины снижается фертильность, т. способность к оплодотворению. Это может быть одной из причин бесплодия. Кроме половой, андрогенодефицит влияет на другие системы, вызывая:
- уменьшение мышечной массы и силы мышц;
- увеличение количества жировой ткани;
- снижение работоспособности;
- нарушения мочеиспускания;
- снижение плотности костной ткани (повышает риск травм);
- проблемы со сном;
- ухудшение памяти и внимания;
- раздражительность и нервозность.
Как диагностируют андрогенный дефицит
Чтобы подтвердить предположение о развитии андрогенодефицита, в первую очередь врач назначает анализ на уровень тестостерона. Если его количество ниже 8 нмоль/л и мужчины нет заболеваний щитовидной железы или гиперпролактинемии, ставится диагноз «андрогенный дефицит».
При диагностике возрастного андрогенного дефицита есть пограничные значения в 8-12 нмоль/л. в таком случае дополнительно необходимо определить количество свободного тестостерона. Если его уровень нормальный, значит андрогенодефицит отсутствует. Не менее важное значение в диагностике имеют:
- глобулин, связывающий половые стероиды;
- лютеинизирующий гормон;
- фолликулостимулирующий гормон;
- пролактин и эстрадиол (эстрогены).
Как лечат андрогенодефицит
Основной способ лечения возрастного андрогенного дефицита – пожизненный прием препаратов, которые повышают уровень тестостерона. Это называется заместительной терапией. Ее назначают только после исключения онкологических заболеваний простаты. По этой причине мужчине 40-45 лет рекомендуют проходить раннюю диагностику на такие болезни. Сам тестостерон может быть назначен не только в виде таблеток, но и в форме пластырей, подкожных имплантов, кремов, гелей.
Но заместительная терапия не подходит для случаев, когда требуется сохранить фертильность. В такой ситуации прибегают к более современным методам – приему ингибиторов ароматазы и антиэстрогенов. Они помогают повысить уровень внутреннего тестостерона, что отличает их от препаратов, обеспечивающих поступление гормона в организм извне.

Конкретную схему лечения может назначить только врач на основании сделанных анализов. Если у вас наблюдаются те или иные симптомы недостатка тестостерона, вам необходимо обратиться к урологу или андрологу.
Выпадение волос у женщин – норма и алопеция
Выпадение волос у женщин – это состояние активной потери волос.
Обычно люди теряют до 100 одиночных волосков в день. Выпадение волос является частью естественного баланса – некоторые волосы выпадают, в то время как другие растут. В том случае, если баланс нарушается в сторону их выпадения при одновременном снижении роста, развивается патологическое выпадение волос. Медицинское название этого процесса – алопеция.
Волосы проходят три цикла развития, нарушение любого из них приводит к выпадению волос.
Жизненный цикл волос:
- Фаза анагена (фаза роста).Может длиться от двух до восьми лет. Эта фаза обычно относится к примерно 85-90% волос на голове.
- Фаза катагена (переходная фаза).Это время, в течение которого волосяные фолликулы сокращаются. Занимает около двух-трех недель.
- Фаза телогена (фаза покоя).Занимает от двух до четырех месяцев. В конце этой фазы волосы выпадают.
![]()
Выпадение волос у женщин – причины и лечение
Насколько распространено выпадение волос у женщин?
Многие считают, что лысеют только мужчины. Тем не менее, по оценкам специалистов, с заметным выпадением волос сталкиваются более 50% женщин.
Наиболее значимая причина выпадения волос у женщин – облысение по женскому типу (FPHL) или андрогенетическая алопеция.
Группы риска развития алопеции
Потеря волос может затронуть любую девушку или женщину. Тем не менее, это обычно чаще встречается у женщин:
- старше 40 лет;
- после курса химиотерапии, или некоторых других методов лечения;
- у тех, кто делает прически, которые натягивают волосы или используют агрессивные химические вещества на своих волосах.
Связь между выпадением волос у женщин и менопаузой
Во время менопаузы женщины могут заметить две разновидности нарушения со стороны волос: выпадение или чрезмерный рост. У женщин могут появиться нежелательные волосы на лице (на подбородке или над верхней губой) и теле (на груди, бедрах), такое состояние называется гирсутизм.
Гораздо чаще многие женщины обнаруживают, что у них волосы выпадают, истончаются, не растут так быстро, как раньше.
Основная причина выпадения волос в период менопаузы – изменение уровня гормонов во время менопаузы. В этот период содержание эстрогена и прогестерона падает, это означает, что действие андрогенов, мужских стероидов, увеличивается. Чаще всего у женщин в этот период наблюдается андрогенная алопеция.
Во время и после менопаузы волосы становятся более тонкими, потому что волосяные фолликулы сокращаются, они растут медленнее и легче выпадают. FPHL у женщин выглядит как выпадение волос, сосредоточенное на макушке головы.
Способствовать выпадению волос в период климакса могут и другие факторы, такие как стресс, рацион питания и наследственность.
Чтобы остановить алопецию в менопаузе, необходима консультация гинеколога-эндокринолога. Чтобы помочь женщине справиться с изменениями роста волос в период менопаузы, врач проведет тщательное обследование.
Скорее всего, потребуется проверить уровень железа, чтобы исключить или подтвердить анемию, которая часто развивается у женщин среднего возраста и также приводит к выпадению волос. Также важно сделать УЗИ щитовидки и сдать анализ крови на уровень гормонов (Т3, Т4, ТТГ), чтобы оценить состояние щитовидной железы.
По результатам обследования для лечения выпадения волос у женщин в период менопаузы назначается ряд препаратов.
- Антиандрогены назначаются не только при избытке волос (гирсутизм), но и при выпадении волос, однако, исследования по их использованию не до конца ясны.
- При андрогенной алопеции в период менопаузы одним из подходов лечения является применение миноксидила (лосьон или шампунь) в сочетании с антиандрогенными препаратами, такими как спиронолактон. Другой подход – использовать шампуни против перхоти с такими ингредиентами, как кетоконазол и пиритион цинка.
Заметное улучшение состояния ваших волос отмечают женщины, принимающие заместительную гормональную терапию (ЗГТ) по поводу симптомов менопаузы. В волосяных фолликулах есть рецепторы как к женским, так и к мужским стероидам. Эстрогены модулируют цикл волос, удлиняя фазу роста и конкурируют с андрогенами, которые повреждают фолликулы, что приводит к выпадению волос.
Восполнение недостатка эстрогенов в период менопаузы при помощи ЗГТ позволяет не только избавить женщину от неприятных признаков (приливов, головных болей, сухости и атрофии влагалища и др. ), но и помогает остановить выпадение волос.
Нужно отметить, что исключительно для лечения выпадения волос ЗГТ не применяется. Гормональное лечение назначается гинекологом для облегчения комплекса симптомов климактерического периода, снижения риска развития ССС, остеопороза при отсутствии противопоказаний.
Как можно диагностировать патологическое выпадение волос у женщин?
Если у вас активно выпадают волосы, обратитесь к врачу – эндокринологу или дерматологу. Врач определить причину выпадения волос и назначит лечение. Важно понимать, что лечением алопеции занимаются клиники, а не косметологические кабинеты – это медицинская проблема!
Вначале специалист выяснит историю болезни, и задаст вам несколько вопросов, например:
- Какие лекарства вы принимаете?
- Какой тип пищи вы едите? Волосы могут выпадать при нехватке белка.
- Что происходит в вашей жизни, нет ли стрессовых ситуаций?
- Была ли у членов вашей семьи алопеция?
- Какие прически вы предпочитаете, какие средства и процессы по уходу за волосами вы использовали?
- Есть ли у вас привычка вырывать волосы (трихотилломания)?
Изучив эту информацию, дерматолог назначит определенные исследования, в том числе:
- Тест на вытягивание – легкое выдергивание волос, чтобы определить, сколько волос выпадет.
- Анализы крови для определения уровня витаминов и минералов (например, витамина D, витамина B, цинка и железа) и уровня гормонов (включая щитовидную железу и половые гормоны: тестостерон, DHT, ФСГ, пролактин и другие).
- Исследование кожи головы и волос под микроскопом.
- Биопсию кожи головы. Назначается, если анализы на гормоны и минералы в норме.
Как лечится выпадение волос у женщин?
Лечение зависит от причины выпадения волос.
- В случаях, когда потеря вызвана стрессом или гормональными изменениями после родов, лечение может не потребоваться. Выпадение волос прекратится через некоторое время. Рекомендуются витамины, устранение психического напряжения и сбалансированная диета. Если состояние волос остается без изменений, эндокринолог выпишет гормональные препараты, нормализующие гормональный фон.
- В случае выпадения волос из-за практики укладки волос, например, из-за жестких косичек, хвостиков или определенных химикатов, рекомендуется сменить способ укладки, отменить лаки, гели, использование фена, сменить средства по уходу за волосами.
- В случаях, связанных с дефицитом питательных веществ, рекомендуется принимать добавки. Например, поливитамины и 3-5 мг биотина в день. Чтобы понять, каких именно веществ в организме не хватает, нужно сдать анализы на микроэлементы.
- В случаях выпадения волос по причине недостатка железа, который выявляется по результатам анализа крови на гемоглобин, назначаются препараты для лечения железодефицитной анемии (Мальтофер, Феррум Лек).
- В случае андрогенной алопеции назначается Миноксидил (Rogaine®), который одобрен специалистами для лечения облысения. 2% или 5% раствор рекомендуется наносить на кожу головы два раза в день, препарат безопасен, однако, необходимо точно следовать указаниям дерматолога. Применять Миноксидил придется долго, поскольку эффект от его применения развивается минимум через 3-4 месяца.
- При выпадении волос по неизвестным причинам могут использоваться инъекции так называемой богатой белком плазмы (PRP). Плазмотерапия подразумевает получение крови у пациента. Далее из нее удаляются и концентрируются тромбоциты, а затем добавляются обратно в кровь для инъекций.
![]()
Другие средства, которые были изучены, но не одобрены, для выпадения волос у женщин, включают:
- Спиронолактон и другие антиандрогены.
- Финастерид и другие ингибиторы альфа-редуктазы.
Важно отметить, что женщины детородного возраста не должны принимать лекарства для лечения выпадения волос без использования контрацепции. Многие лекарства, включая миноксидил и финастерид, небезопасны для беременных женщин или женщин, которые хотят забеременеть.
Еще один вариант лечения алопеции – операция по пересадке волос. Маленькие участки кожи головы с волосяными фолликулами берут с задней части головы и перемещают в прорези в области облысения. Потенциальные проблемы с этим лечением включают в себя обычные риски хирургического вмешательства, такие как инфекция (фолликулит) и шоковая потеря, когда волосы выпадают в области трансплантации. У женщин применяется редко.
Как сделать волосы визуально гуще
- Окрашивание волос придает объем пряди, делает волосы более толстыми и плотными.
- Массаж головы, например, во время мытья волос, полезная процедура, во время которой стимулируется приток крови к коже головы и волосяным фолликулам.
- Короткая стрижка и добавление слоев может сделать волосы более пышными и облегчит уход.
- Средства, придающие объем волосам, хороши, однако использование слишком большого количества продукта может утяжелять волосы.
- Правильный шампунь поможет сохранить здоровье волос. Можно использовать шампунь, который добавляет объем, но он не должен содержать сульфатных моющих средств.
Хотя выпадение волос само по себе не опасно, женщины с этой проблемой, как правило, очень расстраиваются из-за изменений в их внешности. Негативные чувства и недовольство внешним видом влияют на самооценку и социальную жизнь. Поэтому чрезмерное выпадение волос не следует оставлять без внимания. Тем более что недавние исследования показывают, что выпадение волос у женщин может быть связано с опасными состояниями, которые включают метаболический синдром и диабет.
Что нельзя делать при простатите у мужчин
12 ноября 2020
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.

Что нельзя есть при простатите
Пациенты часто спрашивают, почему нельзя острое при простатите или существуют другие запреты. Поскольку мужская железа тесно связана с мочевым или желудочно-кишечным трактом, предполагается ряд ограничений в питании. Рацион при заболевании обязан базироваться на разумном балансе белков, жиров и углеводов. В достаточном количестве должны присутствовать клетчатка, витамины и минералы.
- В периоды обострения врачи рекомендуют воздержаться от продуктов, способствующих газообразованию: капусты, бобовых, редиса.
- Следует ограничить прием продуктов, которые способствуют развитию запоров. Сюда относятся жирное мясо, жареные блюда, копчености, вяленая рыба, выпечка, изделия из белой муки, майонез.
- Раздражающее действие на мочеполовую систему может оказывать избыточное содержание соли и кислоты в продуктах питания. Чтобы снизить нагрузку на почки, во время лечения простатита запрещается употребление солений, маринадов, уксуса, пряностей, острых приправ. Избегают приема крепкого чая и кофе.

Интенсивные физические усилия
Хотя малоподвижный образ жизни является одной из причин застойных явлений в малом тазу, однако активные физические нагрузки при воспалении противопоказаны. Стимуляция кровообращения в промежности может интенсифицировать процесс воспаления, усилить болевой синдром, привести к отечности.
В острой фазе рекомендуют воздержаться от следующих видов нагрузки:
- поднятие и перемещение тяжестей;
- приседания с дополнительным весом;
- езда на велосипеде;
Недостаточная активность
Что нельзя при хроническом простатите – частый вопрос, которые задают пациенты. Длительная сидячая работа без смены положения и физической нагрузки приводит к застою кровообращения в малом тазу. Это ухудшает трофику и метаболизм органа, способствует развитию воспалительных процессов.
При патологии рекомендуют плавание, спортивную ходьбу, легкие кардиотренировки. Существует комплекс Кегеля – это специальные упражнения, которые тренируют мышцы тазового дна и улучшают питание мужской железы.

Баня
В список того, чего нельзя делать при простатите, уверено попадают такие мероприятия как: баня, сауна и горячая ванна. Перегрев вызывает активный приток крови и способствует разносу инфекции по организму, может развиться отек. При обострении врачи рекомендуют предпочитать душ для поддержания гигиены.
Незащищенный секс
При сильном болевом синдроме с повышенной температурой тела пациент вряд ли будет заинтересован в сексуальном контакте. Однако хроническая стадия протекает в большинстве случаев без выраженных болевых ощущений и изменения соматического состояния.
Регулярная сексуальная жизнь показана при простатите. Сокращение мышц тазового дна во время эякуляции, выделения сока при семяизвержении предупреждают застойные явления. Однако важно соблюдать гигиену сексуальных отношений.
Лечение бактериального простатита следует проводить вместе с партнершей, чтобы не получить вторичное инфицирование. Также во время терапии важно использовать барьерный метод защиты, чтобы предупредить заражение другими патогенами, которые могут спровоцировать рецидив заболевания.
Что нельзя при простатите у мужчин – часто интересует пациентов. Специалисты клиники Dr. AkNer готовы ответить на все ваши вопросы, провести комплексное обследование и назначить адекватную терапию.
Классические алопеции. Андрогенетическая (мужская) и диффузная (женская) алопеции
Это две наиболее часто встречающиеся во врачебной практике ситуации. Причиной андрогенетической алопеции (АГА) чаще всего является генетика, далее следуют провоцирующие факторы: стрессы, недостаток микроэлементов, витаминов, трихотоксичные препараты и т. Поэтому чаще мы называем АГА не заболеванием, а патологическим состоянием.
Для женского типа потери волос характерно то, что помимо генетики, на втором месте стоят проблемы с гормональным фоном (чаще половые гормоны), и в этом случае алопеция часто может возникать после различных заболеваний.
Теперь рассмотрим действие провоцирующих факторов более детально.
Гормональные факторы
Проблема с любой железой внутренней секреции может повлечь за собой патологическое выпадение волос. Чаще всего это щитовидная железа (гипо- или гиперфункция, что очень характерно для нашей страны, так как мы находимся в эндемической зоне, где наблюдается нехватка йода), яичники (чаще всего причиной является синдром поликистозных яичников, нарушения в выработке эстрадиола, дигидротестостерона), а также надпочечники (вырабатывают кортизол) и гипофиз (пролактин). Часто выпадение волос встречается при сахарном диабете, преимущественно первого типа.
В любой из этих ситуаций нарушается нормальный баланс гормонов, что приводит к усилению выпадения, нарушению восстановления или ухудшению структуры стержня волоса. В подобных случаях необходимо проводить комплексную терапию, лечение одновременно у трихолога и эндокринолога, так как только нормализация гормонального фона может остановить выпадение, но не наладить рост и улучшение структуры волос. Это одна из основных ошибок пациентов, которые думают,что нормализации уровня гормонов достаточно.
Токсические факторы
К ним относятся действие наркоза во время хирургических вмешательств, прием ряда трихотоксичных лекарственных препаратов (ретиноидная группа, антибиотики и т. Отдельная группа риска – это онкологические пациенты, которым проводится лечение в виде лучевой или химиотерапии. Надо отметить, что в этих ситуациях в большинстве случаев волосы восстанавливаются самостоятельно после прекращения воздействия. Критериями для этого являются длительность выпадения не более 2–3 недель, незначительная потеря объёма, быстрое восстановление, рост волос. Если этого не происходит, то лучше обратиться к специалисту-трихологу.
Заболевания волосистой части кожи головы
Такие поражения связаны с грибковой и бактериальной флорой. Микроспория, трихофития, лишай чаще поражают не луковицу, а стержень, то есть сам волос и его прикорневую зону. Практически всегда можно добиться полного восстановления. Лечить такие заболевания должен только дерматолог!
Другая группа заболеваний – фолликулит, пиодермия – предполагает поражение корня волоса. Зачастую, когда заболевание вылечено, остаются участки рубцовой ткани без луковиц. В этом случае лечение бесполезно, поможет только пересадка.
Во всех случаях обязательна специализированная диагностика (посев на грибковую и бактериальную флору) для подбора адекватной терапии.
Атипичные виды потери волос
К так называемым идиопатическим алопециям (то есть с неустановленной причиной) относятся очаговые формы. Они характеризуются образованием областей, лишенных волос. Выделяют единичную, множественные, субтотальную, тотальную и универсальную формы алопеции. При однократном, первом случае возникновению волосяной покров чаще восстанавливается самостоятельно без лечения в течение года (исключение – универсальная форма).
Также известна рубцовая форма (псевдопелада Брока). В этом случае показана пересадка, лечение неэффективно, так как корень замещается соединительной тканью, то есть, по сути, лечить нечего.
Постковидное выпадение волос
В последнее время увеличилось количество пациентов с жалобой на очень сильное выпадение волос. Очень характерными признаками являются шквальное, резкое выпадение волос, которое возникает одномоментно, одним днем, быстрая (за 2–4 недели) потеря объема через 2–3 месяца после перенесенного заболевания COVID. Первоначально врачи полагали, что это реакция на агрессивную терапию, но затем стали приходить пациенты, которые перенесли заболевание в легкой форме или вовсе на ногах. Вывод – сам по себе вирус обладает трихотоксичным эффектом. Обязательно лечение у трихолога, если выпадение длится более 1–2 недель. Прогноз при этом, как правило, положительный.
Типы лимфаденопатий
- Локальная – увеличение одного или нескольких смежных групп лимфоузлов, расположенных на одной или двух находящихся рядом анатомических областях, например на шее и ключице. Такое состояние часто возникает при различных инфекционных поражениях — фурункулах, абсцессах, мастите, карбункулах, половых инфекциях.
- Генерализованная – в этом случае поражаются лимфоузлы в разных областях тела. Такое состояние характерно для инфекций – краснухи, ветрянки, инфекционного мононуклеоза. Большое количество лимфоузлов поражается при лейкозе (раке крови), лимфогранулематозе (лимфоме) – раке лимфатических узлов, ревматизме и нарушениях иммунитета.
Переход локальной формы в генерализованную говорит о распространении болезни и неспособности иммунитета подавить болезнь.
Размеры опухоли и вероятность поражения сторожевых лимфоузлов
Размер опухоли, смВероятность поражения сторожевых лимфоузлов, %До 2152-3323-4505-6657-1090Свыше 10Практически всегда
При различных типах рака поражаются разные группы лимфоузлов, которые можно прощупать самостоятельно.
Заболевания, вызывающие увеличение лимфатических узлов
Группы лимфоузловВиды онкологических патологий, вызывающих увеличение лимфоузловШейные лимфоузлыРак гортани, ротовой полости, щитовидной железы, молочной железы, легкого, желудка, рак кровиПодключичные и надключичныеРак легкого, плевры, органов брюшной полостиПодмышечныеРак молочной железы, рак кожи, лейкозПаховыеРак мужских и женских половых органов, мочевыводящей системы, прямой кишки, кожи нижней половины туловища, лимфомы, лейкозЛимфоузлы на конечностяхРак кожи, лимфомы
Увеличенные лимфоузлы также могут обнаруживаться во время проведения ультразвуковой диагностики. Такой симптом возникает при раке кишечника, поджелудочной железы, внутренних половых органов, мочевого пузыря, простаты, легких, пищевода, молочной железы, лейкозах, лимфомах.